1泊2日で内視鏡的粘膜下層剥離術(ESD)を実施します
1泊2日で内視鏡的粘膜下層剥離術ESDを実施しています
当院では、患者さま一人ひとりのご事情やご希望を最大限に考慮し、確かな技術力と安全管理体制のもと、他院ではほとんど行われていない「1泊2日のESD治療」に対応しております。
お仕事などで長期の入院が難しい方や、どうしてもこの日程でしか内視鏡治療を受けられないといったご要望にも、柔軟に対応いたします。
治療日程や入院期間についてご不安やご希望がございましたら、どうぞお気軽に当院までご相談ください。
内視鏡的粘膜下層剥離術(ESD)とはどんな治療?
ESD(Endoscopic Submucosal Dissection:内視鏡的粘膜下層剥離術)は、胃や大腸、食道などの早期がんをお腹を切らずに内視鏡で切除する治療法です。
従来の手術と異なり、お腹に傷がつかない・臓器を温存できる・回復が早いといったメリットがあります。
ESDの実際の治療の手技の方法は以下の「4つのステップ」で行われます。
- 病変の下に薬液を注入し病変の下を膨隆させる。これにより筋肉の層から病変を離し安全に病変の下で切除します(局注)
- 専用の電気メスを使って病変の周囲を切開する(全周切開)
- 病変の手前に牽引器具を取り付けて病変を牽引する(トラクション)
- 病変の下の層(粘膜下層)を丁寧にはがして切除する(剥離)
上記の手順で消化管壁に穴をあけずに病変だけを切除することで、病理検査で正確な診断が可能になります。
ESDで切除できる病変は?
ESDは咽頭、食道、胃、十二指腸、大腸とあらゆる消化管の早期がんが対象となります。早期がんとは「リンパ節転移の可能性が極めて低い表面だけに存在しているがん」を指します。 消化器癌は病変が深くまで浸潤するほど、リンパ節転移の可能性が高くなります。 しかし内視鏡は透けて奥がみえるわけではないので、術前の段階で正確に病変の深さを診断することはできません。
術後の病理診断でリンパ節転移の可能性がある深くまで浸潤している癌と診断された場合は追加外科手術が必要になる可能性があります。
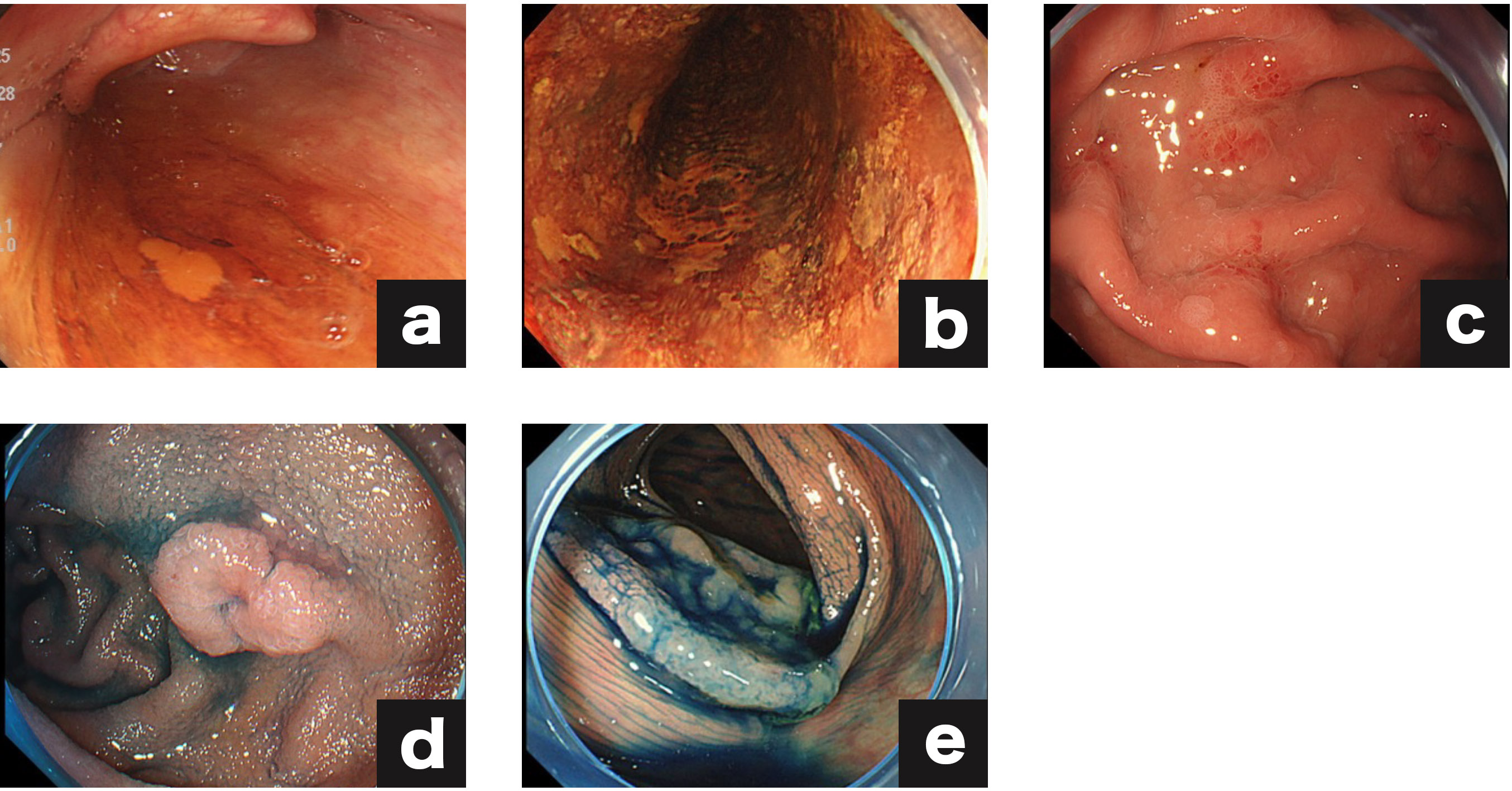
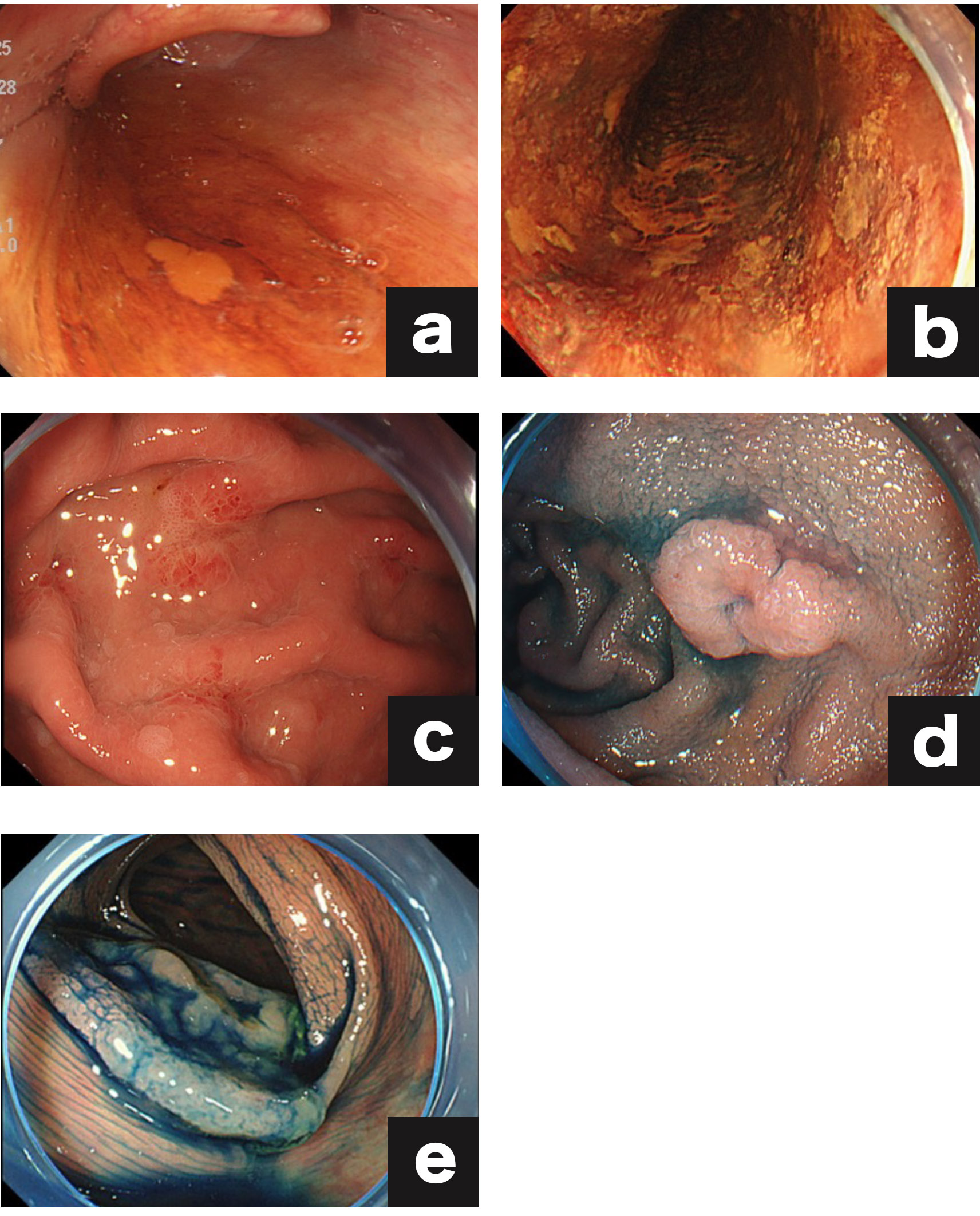
- (a)咽頭表在がん
- (b)食道表在癌
- (c)早期胃がん
- (d)表在性十二指腸癌
- (e)早期大腸がん
ESDに関連するトラブルは?
ESD治療後には、まれに合併症がみられることがあります。まず、治療した部位からの出血が約5%程度の割合で起こることがあります。出血が生じた場合、咽頭・食道・胃・十二指腸では吐血や黒い便(黒色便)、大腸では赤い血便(鮮血下血)として現れることがあります。また、術中または術後に消化管の壁に小さな穴があく「消化管穿孔」が、約2〜3%の頻度でみられることがあります。この場合、腹痛や発熱などの症状が出ることがあります。ただし、これらの合併症の多くは、内視鏡による処置や安静により改善することがほとんどです。実際に外科手術が必要となるケースは非常にまれで、1%未満とされています。
これらの症状は、特に術後2週間以内にみられることが多いため、この期間は体調の変化にご注意ください。もし、発熱や腹痛、吐血、黒い便、血便などの症状がみられた場合には、早めに医療機関へご相談ください。
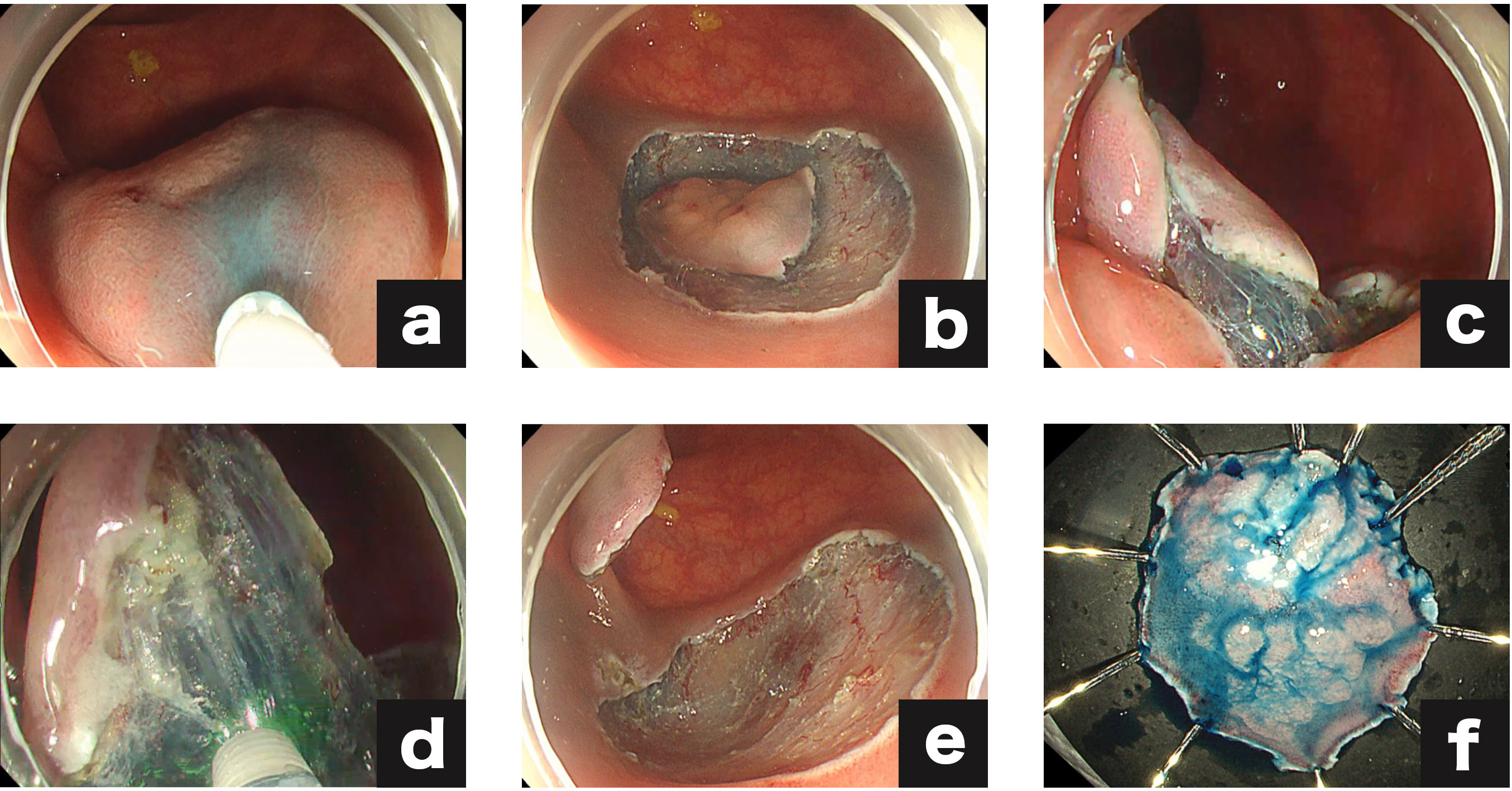
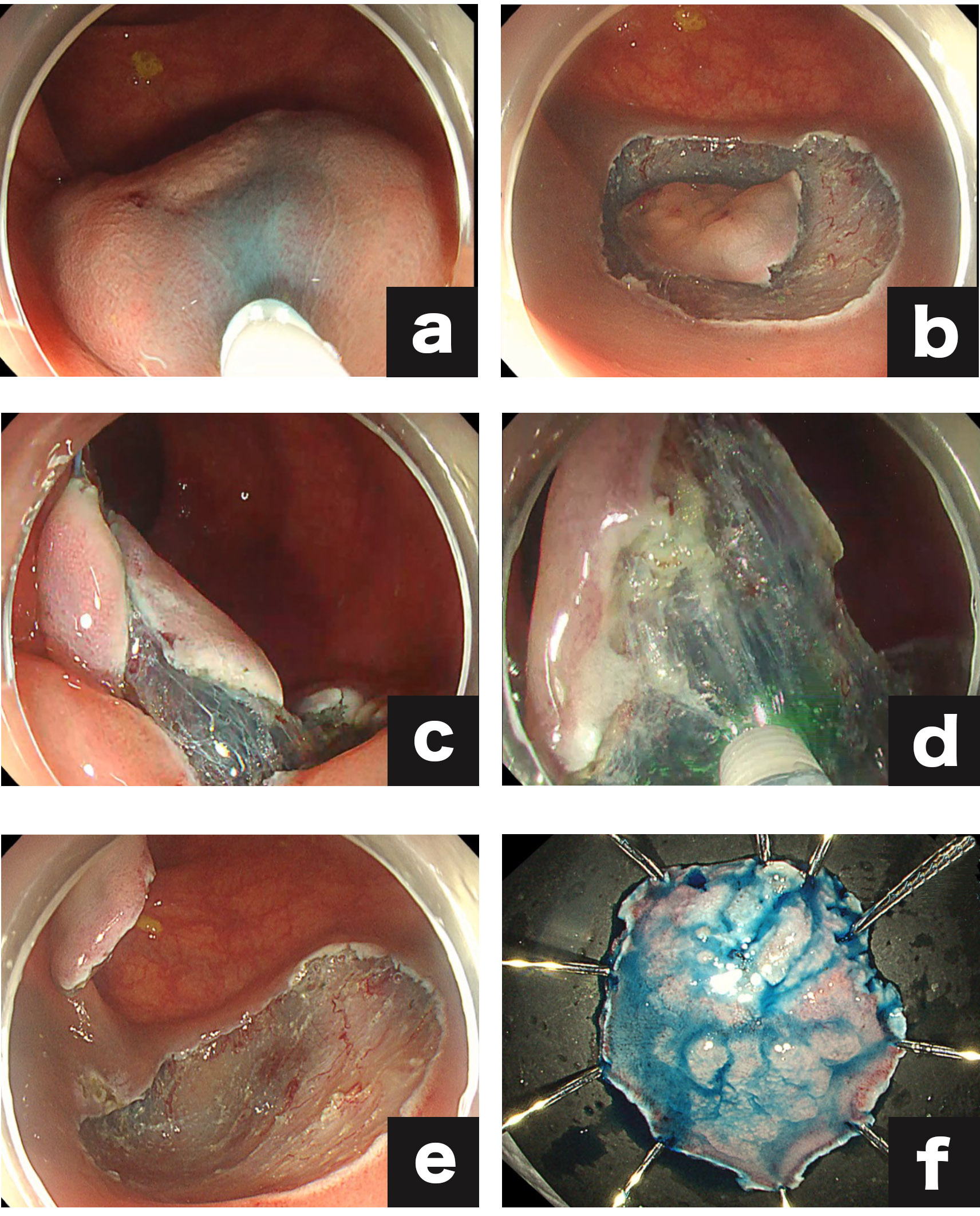
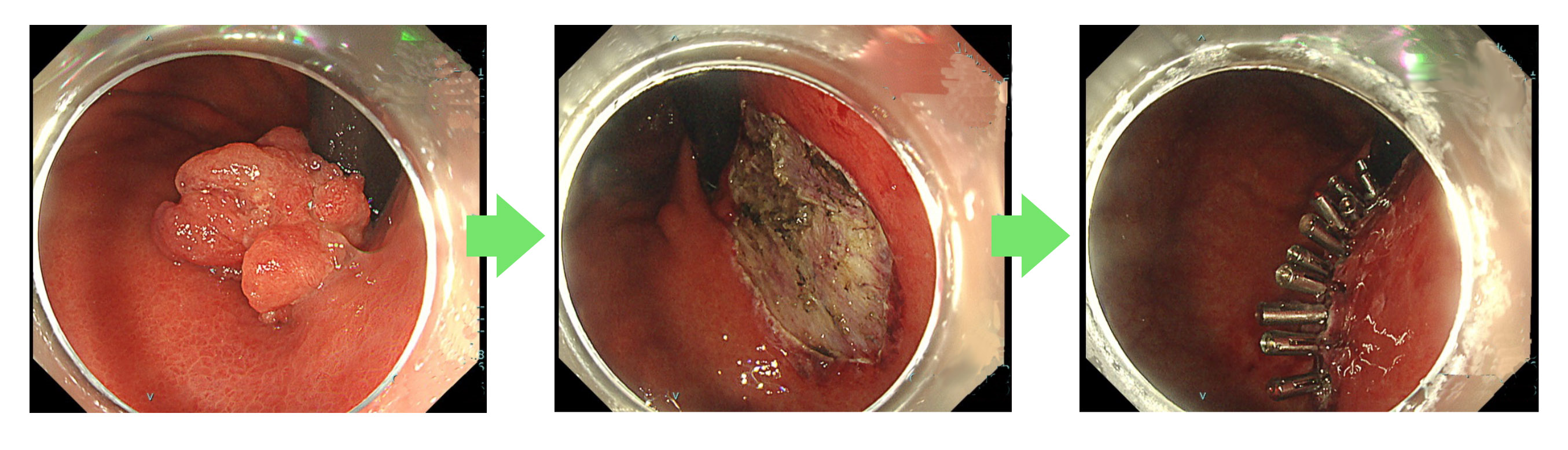
出血や穿孔リスクの高い患者様には潰瘍底の縫縮を行っています
近年では、血をサラサラにする薬を内服しているなど出血リスクの高い患者様や穿孔リスクの高い患者様には潰瘍底の縫縮を行い、合併症の予防も行っています。

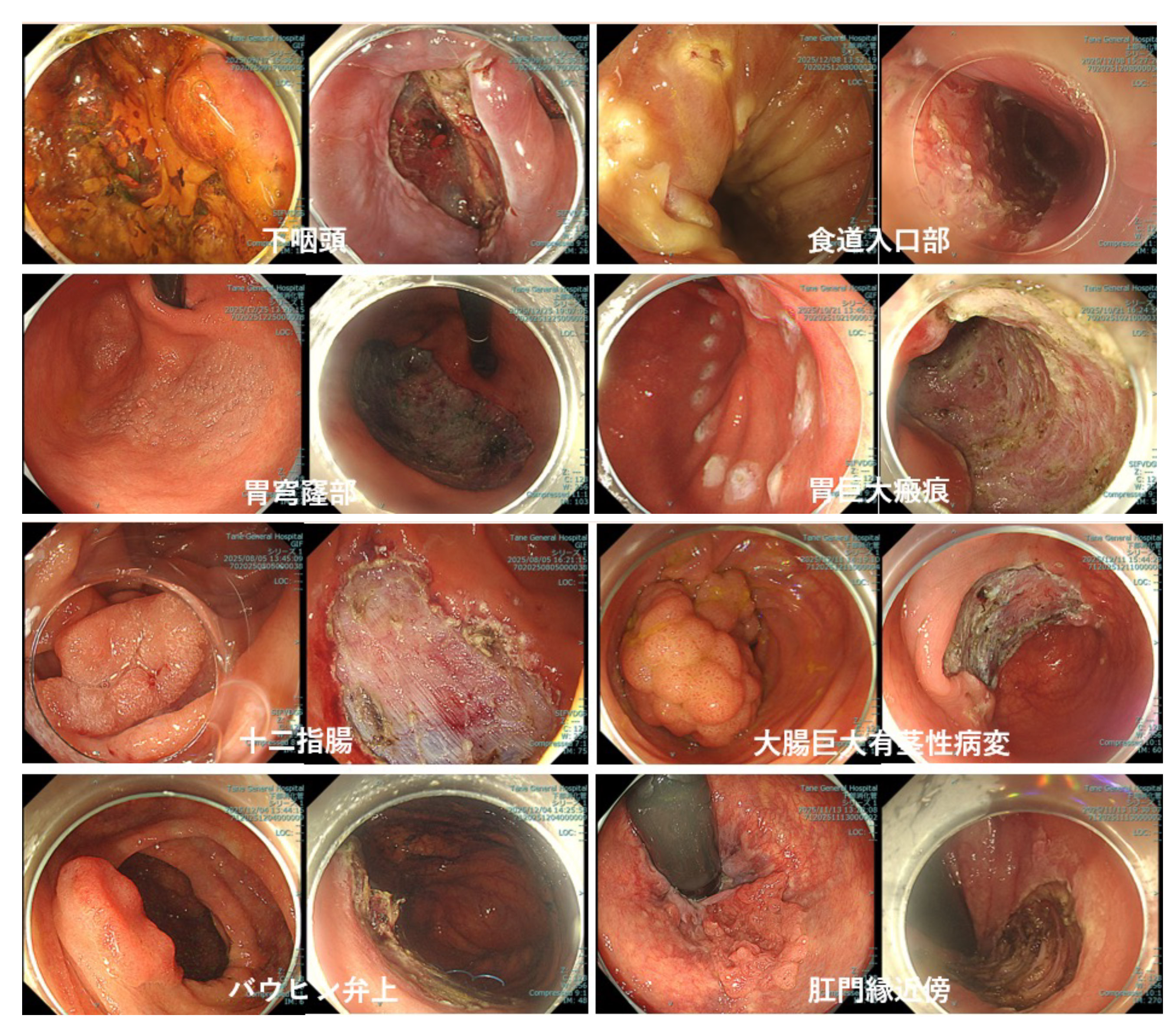
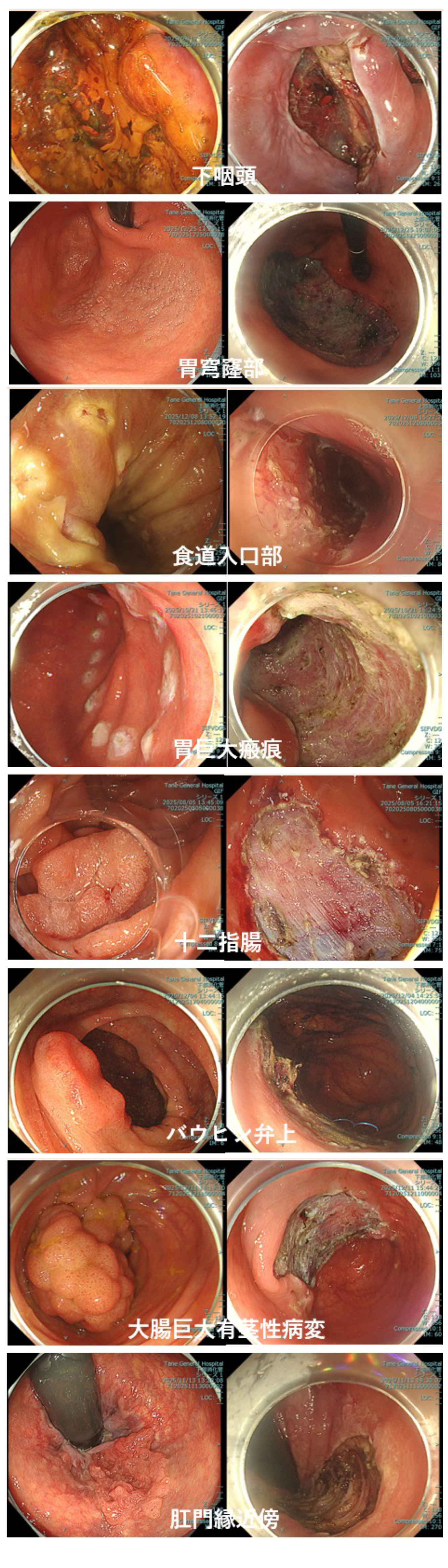
当院では様々な困難症例といわれる症例のESDが可能です
当院では内視鏡治療のエキスパート医師により、食道の入り口にあたる入口部・胃の最も奥にあたる穹窿部の病変・巨大な病変や瘢痕を伴う病変・大腸のバウヒン弁上の病変・大腸の肛門に近い病変など通常はESDが難しいとされる高難度症例に対しても、安全かつ確実な内視鏡治療を行うことが可能です。
患者さまに安心して治療を受けていただけるよう、私たちは常に「安全性」と「確実性」を最優先に、日々内視鏡治療に取り組んでいます。